| Врач Хриштакян Людмила Юрьевна Часы приема: Вторник с 9.00 до 14.00 (прием по личным вопросам) |
Медсестра Брянцева Анастасия Олеговна Часы работы: Ежедневно с 8.00 до 16:12 обед: с 12 до 12:30 по всем вопросам обращаться по телефону (812) 679-63-03 |
Объявления:
Внимание родители!!! Администрация ГБДОУ № 3 Адреса и телефоны медицинских учреждений Московского района
|
Консультации от Медкабинета
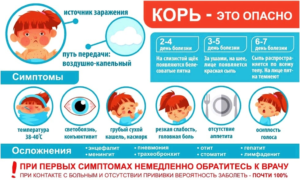
Корь — острое инфекционное заболевание, характеризующееся подъемом температуры до 38-40° С, общей интоксикацией, воспалительными явлениями со стороны слизистых глаз, носоглотки, верхних дыхательных путей, поэтапным появлением сыпи.
Что нужно знать:
- дети до 1 года устойчивы к заболеванию. они должны быть привиты от кори;
заболевание длится не больше 10 дней, оно может привести к осложнениям;
при контакте по кори непривитым детям иногда назначают инъекции гамма-глобулина.
Обратитесь к врачу:
непривитый ребенок имел контакт по кори; у ребенка появились симптомы инфекционного заболевания (повышение температуры, насморк, общее недомогание, сыпь).
Симптомы:
появляются через 10-17 дней после контакта. Ребенок заразен для окружающих вплоть до 5 дня после появления сыпи;
начало кори похоже на сильную простуду ( кашель, насморк, покраснение глаз, слезотечение, высокая температура);
новый высокий подъем температуры происходит на 4 день. Появляется сыпь на лице и шее, затем обычно в течении трех дней на всем теле;
повышенная чувствительность глаз.
Что проверить:
нужна ли ребенку вакцинация (это позволяет определить анализ крови) , не развивается ли осложнение (пневмония, круп, желудочно-кишечные расстройства, поражения центральной нервной системы, менингит, энцефалит )
Лечение:
для снижения температуры давайте ребенку жаропонижающие препараты;
при кашле необходимы отхаркивающие средства; рекомендуется обильное питье;
при развитии осложнений ребенка госпитализируют.
Прививки по-новому
- С 20 декабря 2021 года вступил в силу новый документ: «Национальный календарь профилактических прививок и календарь профилактических прививок по эпидемическим показаниям». (- news — Управление Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека по городу Санкт-Петербургу (rospotrebnadzor.ru)
- Приказ национального календаря о профилактических прививках
 Пневмококковая инфекция.
Пневмококковая инфекция.
Пневмококковая инфекция -тяжелая инфекция в основном у детей до 2-х лет жизни, nротекает в виде мен_инrитов, пневмоний. отитов и др. Вакцинация также показана детям и взрослым часто болеющим ОРВИ, пневмониями, отитаrv1и, лицам с бронхиальной астмой, сахарным диабетом, призывникам.
Источник nневмококковой инфекции
Пневмококковые инфекции -rpynna заболеваний, проявляющихся гнойно-воспалительными изменениями в легких (пневмония). в ЦН.С (гнойный менингит), в сердце (эндокардит). суставах (остеомиелит, гнойный артрит) и др. Инфекции
среднего уха синуситы и бронхиты представляют собой менее тяжелые проявления пневмококковой инфекции, но их частота значительно выше. Пневмококковая инфекция является одной из ведущих причин заболеваемости и смертности во всем мире. В Европе и ClllA spneumoniae является наиболее распространенной причиной бактериальной пневмонии у взрослых. В этих регионах мира ежегодная заболеваемость nневмококовой инфекцией колеблется от 10 до 100 случаев на 100,000 жителей. Частота и тяжесть пневмококковой инфекции наиболее велики nри наличии предрасполагающих факторов, таких как дефицит В-лимфоцитарноrо звена иммунитета, недостаточность комплемента, серnовидно-клеточная анемия., асnления, ВИЧ инфекция и др. Возбудителями инфекции являются пневмококки относящиеся к семейству Streptoccaceae, роду Streptococcus. Источником инфекции всегда является человек больной или носитель пневмококка. Пневмококки относятся к обычнъrм обитателям верхних дыхательных путей человека. т.е. являются условно патогенными микроорганизмами. Развитие заболевания возможно при резком снижении иммунологической активности организма.
Вакцинация против пневмококковой инфекции
В России зарегистрированы две зарубежные пневмококковые вакцины, • -валентная коньюгировавная вакцина Превенар (США) • пол11сахар11дная вакцина Пневмо 23 (Франция). Bакцины не вызывают побочных реакций и являются высокоиммуногенными. Вакцину Превенар можно вводить всем детям с з-х месяцев жизни, вакцину Пневмо
-23 -только с 2 лет.
Побочные эффеkты. У большинства детей никаких побочных явлении после вакцинации нет. Могут быть небольшое повышение температуры тела, покраснение и болезненность в месте введения.
 Вакцинация против гриппа.
Вакцинация против гриппа.
На сегодняшний день наиболее эффективным средством профилактики гриппа во всем мире признана ежегодная вакцинация. Вирусы гриппа стремительно распространяются воздушно-капельн
Вакцинация против гриппа используется с целью профилактики распространения вирусов в сообществах людей. Особенно рекомендуется вакцинация от гриппа в закрытых учреждениях, таких как школы, детские сады, супермаркеты, больницы. Правильно проведенная вакцинация от гриппа препятствует распространению вируса, прерывает цепочку его трансформации. Как показывает практика, если больше 40 % членов коллектива получили прививку от гриппа, то число заболевших среди не привитых людей не превышает 10 %.
Вирус гриппа постоянно меняется, поэтому каждый год разрабатывается новая вакцина. После ее введения организм в течение двух недель вырабатывает защитные антитела, которые действуют целый год. Если человек и заболевает после вакцинации, то в этом случае грипп протекает в более легкой форме.
Кому показана вакцинация против гриппа.
Всемирная организация здравоохранения (ВОЗ) рекомендовала вакцинацию против гриппа как единственный реальный способ уберечься от этой инфекции привитому и возможность создания коллективного иммунитета. ВОЗ определила группы лиц, которым вакцинация необходима (конечно, при их согласии). В данную группу риска вошли и дети:
— часто болеющие;
— страдающие хроническими заболеваниями органов дыхания (например, бронхиальной астмой) и/или имеющие пороки развития дыхательной системы;
— страдающие болезнями и/или пороками развития центральной нервной системы;
— с врожденными и/или приобретенными пороками сердца, нарушениями сердечного ритма;
— с заболеваниями почек (хронический гломерулонефрит, хроническая почечная недостаточность)
— с болезнями крови;
— страдающие эндокринными заболеваниями (сахарный диабет);
— с иммунодефицитным
— дети, которых лечат препаратами, подавляющими иммунную систему;
— а также дети, посещающие детские учреждения.
Как показали исследования последних лет, проведённые в крупных городах и регионах России, инактивированные гриппозные вакцины обладают хорошей переносимостью, низкой реактогенностью, высокой иммуногенностыо и эпидемиологическ
Исследования в закрытых коллективах и на отдельных территориях с относительно широким применением вакцинопрофилакт
Таким образом, иммунопрофилакти
Внимание родителей!
Уважаемые родители! Напоминаем Вам о правилах посещения детского сада.
— Не приводить ребенка в детский сад с признаками желудочно-кишечных (даже однократно жидкий стул или рвота) и инфекционных заболеваний (сыпь, кашель, насморк, гнойные выделения из глаз).
— Извещать ГБДОУ о заболеваниях ребенка до 12.00 дня отсутствия и накануне выхода в детский сад до 12.00, чтобы поставить ребенка на питание.
— О любой причине отсутствия ребенка (посещение мероприятий вне ГДОУ, секций; проблемы с транспортом, семейные обстоятельства и другое) сообщать воспитателям или по телефону ГДОУ 679-63-03 (назвать группу, фамилию ребенка и причину отсутствия), написать личное заявление с объяснением причины отсутствия на имя заведующей ГДОУ.
— После перенесенного заболевания, а также отсутствия более 3 дней (за исключением выходных и праздничных дней) детей принимают в дошкольные организации только при наличии справки участкового врача-педиатра с указанием диагноза, длительности заболевания, проведенного лечения, сведений об отсутствии контакта с инфекционными больными, а также рекомендаций по индивидуальному режиму выздоравливающего ребенка на первые 10 — 14 дней (СанПиН 3049).
Р- Так же справка от врача необходима, если ребенок выезжал за границу.
— По направлению врача ГДОУ посещать врачей-специалистов и фтизиатра в строго установленные сроки! Не менее 10 дней.
— Следить, чтобы ребенок был чист, одет по сезону и погоде, имел носовой платок.
— Категорически запрещается использовать в питании детей в ДОУ любые пищевые продукты домашнего (не промышленного) изготовления, а также принесенные из дома и не имеющие документов, подтверждающих их качество и безопасность (в том числе при организации праздничных мероприятий, праздновании дней рождения и т.п.) (СанПиН 3049, Приложение 5).
Данные требования составлены в соответствии с СанПином и Уставом ГБДОУ. В случае их невыполнения ребенок в детский сад не допускается и претензии к персоналу ГБДОУ не принимаются!
Все споры и вопросы о работе ГДОУ решаются в приемные часы заведующей.
За период пребывания в детском саду Вашего ребенка будут осматривать специалисты: педиатр, ЛОР, хирург, невролог, стоматолог. По показаниям ребенок может быть направлен к другим специалистам. Согласно национальному календарю прививок и по показаниям (при карантине) в детском саду будут проводиться прививки, постановка Реакции Манту (ежегодно с целью раннего выявления туберкулеза), а также оказание доврачебной медицинской помощи. О чем Вы будете информированы дополнительно.
Профилактика травматизма у детей
Детский травматизм и его предупреждение – очень важная и серьезная проблема. Характер и причины детского травматизма имеют возрастную специфику. Если травмы у детей дошкольного возраста чаще всего результат недосмотра взрослых, то у школьников они являются следствием грубых шалостей, опасных игр, неумелого отношения с предметами быта и т.д. По результатам статистических исследований основное число травм возникает у детей школьного возраста. Этому способствуют существенные изменения образа жизни, связанные с поступлением в школу и снижением контроля со стороны взрослых.
 |
На первом месте по распространенности находятся бытовые травмы, т.е. полученные во дворе, дома, во время игр и спортивных развлечений и т.д. Это падение с высоты (крыши, деревья), ранения острыми предметами; огнестрельные ранения из самопалов и пугачей; травмы, связанные с неправильным обращением с электричеством и электроприборами.Нередко травмы у школьников возникают при неорганизованных занятиях спортом у детей младшего и среднего школьного возраста – при падении с качелей, при нарушении правил катания на санках, прыжках с трамплина, при катании на лыжах с крутых склонов, при езде на велосипеде и т.д.
Второе место занимает транспортный травматизм. Несчастные случаи на улицах и дорогах занимают первое место среди причин смертности от травм детей старше 4 лет.Одно из ведущих мест среди причин смертности детей школьного возраста занимают несчастные случаи на воде. Они являются следствием безнадзорности детей во время купания, неумения их плавать, несоблюдения правил купания, а также нарушения взрослыми правил катания с детьми на лодках и других плавательных средствах. Кроме того, достаточно часто регистрируются и отравления среди детей. Причинами отравления детей бывают различные ядовитые грибы, ягоды, листья стеблей, корневища растений, а также небрежно хранящиеся лекарственные вещества, ядохимикаты и др. Опыт показывает, что детский травматизм связан, в основном, с отсутствием у детей прочных навыков правильного поведения в различных жизненных ситуациях, поэтому травматизму наиболее подвержены дети младшего школьного возраста. Регистрируются несчастные случаи и в школе. Чаще всего они возникают во внеурочное время в классе, коридоре, во дворе. Большинство травм – результат недисциплинированности детей (падения с лестниц, парт, подоконников, подножки и т.д.). Вместе с тем причиной этих случаев могут стать нарушения санитарно-гигиенических норм и правил эксплуатации школьных помещений.
На втором месте по частоте происходящих в школе травм стоят повреждения, получаемые на уроках физкультуры. Происходят они, как правило, во время занятий на воздухе и на спортивных снарядах, не соответствующих по размерам гигиеническим нормам; при их неисправности; недостаточной физической подготовленности учащихся, отсутствии страховки и т.п.
Полиомиелит
Общие сведения
Полиомиелит является острым и очень заразным инфекционным заболеванием, которое вызывается вирусами полиомиелита. Существует 3 диких типа. Поражают они в основном, детей в возрасте до 5 лет. Вирус передается от человека человеку, в основном, фекально-оральным путем или, реже через какой-либо носитель инфекции (например, загрязнённую воду или продукты питания), в природе хорошо сохраняется в водоемах. При попадании в организм человека размножается в кишечнике или глотке. В большинстве случаев заболевание протекает бессимптомно, либо как ОРЗ или ангина (около 25% случаев). Примерно у 4% инфицированных развивается менингит (воспаление мозговых оболочек), но выздоровление наступает практически во всех случаях. Такие варианты болезни называют «непаралитической формой». Когда вирус поражает центральную нервную систему ребенка (около 1% зараженных в зависимости от типа вируса) развивается паралитическая форма: параличи различных групп мышц или общий паралич, приводящие к инвалидизации или смерти.
В случае, когда парализует диафрагму, человек не может дышать самостоятельно. В прошлом, когда полиомиелит был широко распространен, за человека дышала специальная машина — железное лёгкое. Смертность от паралитической формы составляет 5 — 10% среди детей и от 15 — 30% среди подростков и взрослых.
Если в абсолютных числах на 10 000 заразившихся:
- большинство ничего не заметят,
- 2500 человек подумают, что это ангина или ОРЗ, будут разносчиками вируса,
- 10 детей получат какую-то форму паралича,
- 1 ребенок умрет.
В настоящий момент болезнь практически не встречается. В 2016 году зафиксировано всего 37 случаев.
Виды вакцин
Сейчас для профилактики полиомиелита применяют два вида вакцин — живую и инактивированную.
«Живая» вакцина — это капли в рот, поэтому она называется ОПВ (оральная полиомиелитная вакцина). Она содержит дееспособный вирус (помним, что вирусы на самом деле не являются чем-то живым). Но этот вирус изменен таким образом, что не способен вызывать заболевание, ослаблен, но достаточен для формирования иммунитета к диким типам вируса за счет общих с ними антигенов.
Это к вопросу об аргументе сторонников антивакцинаторства, что «вакцина содержит другой вирус, и значит, иммунитет получится к другому вирусу». Да, он другой, безопасный! Но не бесполезный. ОПВ содержит вирус 1 и 3 типов (тип 2 в 2017 году из вакцины убрали, так как в диком виде он больше не встречается). ОПВ в РФ сейчас представлена вакциной «БиВак полио», производство ФГУП «ППБВПИПВЭ им. Чумакова».
Инактивированная вакцина (ИПВ) содержит «убитый» вирус 1, 2 и 3 типов. При попадании в организм он не будет проявлять никакой активности. Его структура необратимо повреждена и он более не вирулентен (не может заражать). Такая вакцина вводится внутримышечно. Иммунитет формируется пожизненный!
ИПВ доступна в РФ как моновакцина «Полимилекс» (производитель «Билтховен Биолоджикалз Б.В.», Нидерланды, фасуют в России на предприятии «Нанолек»). Также зарегистрированы вакцины «Имовакс Полио» («Санофи»), «Полиорикс» («GSK»), но, как я понимаю, они сейчас не доступны в нашей стране. Также в ИПВ входит в состав комплексных вакцин, таких как «Пентаксим», «Тетраксим», «Инфанрикс Гекса», «Инфанрикс Пента».
Разница в механизме работы ОПВ и ИПВ
Эти две вакцины имеют разный способ введения, стимулируют разные звенья иммунного ответа, и антитела от их применения получаются разные!
В кишечнике — это иммунитет слизистых, там продуктом ответа являются секреторные иммуноглобулины А (IgA), а также обученные лимфоциты. Когда мы делаем ОПВ (капли в рот), то стимулируем этот ответ. Если вдруг привитый столкнется с диким вирусом, и он попадет в его в ЖКТ, а именно так происходит заражение полиомиелитом, эти антитела помогут уничтожить инфекцию, не дав ей проникнуть во внутреннюю среду организма (в ткани, кровоток, другие органы), вирус в его кишечнике не будет размножаться. Также важно, что этот человек не только сам не заболеет, но и никого не заразит диким вирусом.
Когда мы делаем ИПВ (укол), то мы стимулируем выработку IgG (антитела памяти). Они не дадут человеку заболеть, если он заразится диким вирусом, так как будут препятствовать его попыткам распространится во внутренней среде организма из кишечника. Но размножению вируса в кишечнике ИПВ не препятствует (на слизистой нет обученных лимфоцитов, которые бы «закидали» инфекцию своими секреторными антителами), так что человек может стать носителем и заражать окружающих, хотя сам будет защищен. Так как важно остановить циркуляцию дикого вируса, то в странах, где есть риск встречи с ним все еще делают ОПВ.
Схема вакцинации
В первые 20 месяцев жизни ребенку по национальному календарю РФ нужно сделать 5 прививок от полиомиелита. Первые 4 идут параллельно вакцинации АКДС (коклюш-дифтерия-столбняк). Система ОМС обеспечивает следующую схему:
- первые два раза это укол ИПВ в 3 и 4,5 месяца,
- далее трижды капли ОПВ, в 6, 18 и 20 месяцев.
ВАЖНО! Первая всегда идет ИПВ!
Платная вакцинация
Отхождение от схемы, которую финансирует государство, по желанию — только за ваш счет. Если нет показаний, а вакцинация в поликлинике вас не устраивает, то придется идти в частную клинику или покупать вакцину в аптеке, если в вашей поликлинике допускают такой вариант.
Схема может быть немного разной:
- 2 ИПВ + 3 ОПВ (например, 2 «Пентаксима» + 3 «БиВак Полио»),
- 3 ИПВ + 2 ОПВ (например, 3 «Пентаксима» + 2 «БиВак Полио»),
- 4 ИПВ + 1 ОПВ (например, 4 «Пентаксима» + 1 «БиВак Полио»),
- 5 ИПВ (4 «Пентаксима» + 1 «Полимилекс»).
Предпоследний вариант кажется мне менее оптимальным. Для выработки стойкого ответа на ОПВ и формирования иммунитета на слизистой кишечника желательно сделать эту прививку дважды. Если по той или иной причине вы уже сделали 4 «Пентаксима» (например), то сделайте и пятым ИПВ («Полимилекс»). Это допустимо. Если у вашего ребенка уже проведена вакцинация по схеме 4+1, то это не повод для беспокойства! Для индивидуальной защиты 4х доз ИПВ достаточно. Просто это чуть хуже для коллективного иммунитета.
В Вакцинация групп риска
Если ваш ребенок входит в группу риска (указано в выписке из роддома, обычно все детки после кесарева и те, у кого была гипоксия в родах туда входят, просто педиатры не всегда об этом сообщают), или имеет хронические заболевания, то можно попробовать получить по ОМС импортную вакцину, но только для первых двух вакцинаций.
Обычно это «Пентаксим». В этом случае будет на один укол меньше, так как ИПВ — один из компонентов вакцины. А бонусом — вакцинация от Hib-инфекции.
Выясните в вашей поликлинике, есть ли такая возможность прежде чем покупать вакцину самим.
П Противопоказания к вакцинации
Противопоказания к введению вакцины ОПВ («БиВак полио»):
- неврологические расстройства, сопровождающие предыдущую вакцинацию ОПВ;
- иммунодефицитное состояние (первичное), злокачественные новообразования, иммуносупрессия (прививки проводят не ранее, чем через 3 месяца после окончания курса терапии);
- беременность;
- гиперчувствительность к любому компоненту вакцины;
- сильная реакция (температура выше 40°C) или осложнение на предыдущее введение препарата;
- острые инфекционные или неинфекционные заболевания, обострение хронических заболеваний — прививки проводят через 2 — 4 недели после выздоровления или ремиссии. При нетяжелых ОРВИ, острых кишечных заболеваниях прививки проводят после нормализации температуры.
Вакцино-ассоциированный паралитический полиомиелит
Использование ОПВ давно хотят прекратить, но так как иммунитет от нее формируется более стойкий, а несколько эндемичных для диких вирусов стран все еще существуют, то эта инициатива все никак не завершится.
Дело в том, что безопасный вирус из вакцины выделяется из организма привитого ребенка в окружающую среду примерно 60 дней после вакцинации и при попадании в непривитого ребенка может мутировать обратно в опасную форму и вызывать заболевание. Это так называемый вакцино-ассоциированный полиомиелит (ВАПП). Такая мутация происходит очень редко. Но, если дикие формы перестанут встречаться, то с этими «перевертышами» тоже надо завязывать и переводить всех на ИПВ, а потом и вовсе перестать делать эту прививку через несколько лет.
Риск получить ВАПП низкий. ВОЗ дает цифру 1 случай паралича на 2,7 миллиона впервые привитых.
Это становится возможным, если вакцинация начата с живой вакциной, либо непривитый ребенок столкнулся с вакцинным вирусом в окружающей среде. Даже этот ничтожный риск можно снизить. После первой дозы ИПВ этого уже не произойдет. Разобщение привитых и непривитых детей также позволяет снизить риски ВАПП, но подходить к этому вопросу тоже стоит разумно — после первой дозы ИПВ ребенок может контактировать с привитыми ОПВ уже через 2 недели, а не сидеть дома по полгода, как это рекомендовано.
Если ребенок после ОПВ контактирует с беременной женщиной, то для нее это безопасно. Вирус не может навредить плоду, так как его защищают антитела матери (если мать привита). Согласно СП 3.1.2951-11 «Профилактика полиомиелита» ВАПП возникает чаще всего у непривитых детей с иммунодефицитными состояниями при их тесном контакте с детьми, недавно вакцинированными ОПВ. Наиболее часто ВАПП у контактных регистрируется в детских закрытых организациях (домах ребенка, стационарах и других организациях с круглосуточным пребыванием детей) при нарушении персоналом санитарно-противоэпидемического режима, а также в семьях, где есть дети, не имеющие прививок против полиомиелита и недавно привитые ОПВ.
ОПВ и детский сад
Часто встает вопрос, кто должен быть «высажен» из детского сада — привитый или непривитый? Увы, закон (СП 3.1.2951-11) не дает четкого ответа на этот вопрос, сообщая: «п. 9.5. В медицинских организациях, дошкольных организациях и общеобразовательных учреждениях, летних оздоровительных организациях детей, не имеющих сведений об иммунизации против полиомиелита, не привитых против полиомиелита или получивших менее 3 доз полиомиелитной вакцины, разобщают с детьми, привитыми вакциной ОПВ в течение последних 60 дней, на срок 60 дней с момента получения детьми последней прививки ОПВ». Я слышала разные интерпретации этого пункта, от одной крайности до другой. Но на самом деле нам нужно исключить тесный контакт. Так что оптимальным выходом будет разделение группы на две подгруппы, чтобы все могли продолжить ходить в сад.
«У ребенка 2 ИПВ, нужно ли бояться контакта с привитыми ОПВ?»
Нет, не нужно. Сами подумайте, после 2х доз ИПВ можно делать ОПВ, полную дозу! Прямо в рот! Так что то количество вируса, который выделяет привитый ОПВ, вашему ребенку не страшно. Увы, если в саду есть привитый ОПВ, то по закону нужно минимум три прививки.
Зачем прививаться?
Никаких особых страшилок про полиомиелит я не слышала, кроме тех, что от вакцины можно заразиться. Но как мы видим, этот риск низкий (1 : 2 700 000) и управляемый (первая доза должна быть ИПВ). Вирус может мутировать только находясь в организме хозяина. И чем активней он размножается, чем больше копий произведено, тем выше риск любых мутаций у любого вируса. Но подчеркну, при столкновении с вакцинным штаммом возврат к опасному вирусу — очень редкое событие! Ведь мутация — это случайное событие. Вирус не стремится вернуться к прежнему состоянию, у него нет цели. Просто однажды случайно может произойти такая мутация, которая вернёт вирусу нейровирулентность (способность поражать ЦНС, утраченную им в процессе ослабления). Поэтому, когда первой дозой ребенок получает «мертвый» вирус и вырабатывает некоторый первичный иммунный ответ, то последующие введения «живого» вируса снижают вероятность мутаций, так как организм сразу начинает атаку. Поэтому важно прививать своих детей от полиомиелита. И начинать с ИПВ. Делая это, вы сводите риск заболевания до нуля. Вероятность встречи с диким вирусом очень мала, с вакцинным штаммом выше, но вы будете защищены. Кстати, говоря об остальных вирусах и о том, чем еще опасен отказ от вакцинации как таковой. Как раз тем, что чем больше в популяции непривитых, тем больше болеющих, а значит, и активно плодящихся и постоянно мутирующих вирусов! Получается, вакцина у нас есть от вируса Х, но он ведет активный образ жизни, мутирует, и вот у нас уже появился новый штамм! А от него существующая вакцина может и не помогать. И тогда мы возвращаемся в допрививочную эпоху, и болеем все: и привитые, и непривитые, пока не создадут новую вакцину. Чем больше вирус размножается, тем выше вероятность этого события. В мире за 2016 год было всего 37 случаев, риск вакцино-ассоциированного паралитического полиомиелита 1 : 2 700 000. А зачем же нам тогда делать прививку всем поголовно, если шанса заразиться практически нет? Пока в природе остаются очаги диких типов вируса (сейчас это типы 1 и 3, тип 2 более не регистрируется), угроза распространения вируса существует. Беженцы, туризм, все это потенциально может доставить вирус из эндемичной страны в страну свободную от полиомиелита. При условии, что только у 1% заразившихся регистрируется тяжелая форма, пока случится первый паралич, разносчиков вируса уже будет очень и очень много. Осталось потерпеть совсем немного, циркуляция дикого вируса прекратится, от ОПВ откажутся, и потом можно будет вовсе уйти от вакцинации. «Я натуропат и я не привита, но у меня есть антитела к полиомиелиту!» Выкусите все. Дикий полиомиелит все еще существует! На самом деле ничего необычного в этой ситуации нет. Вы просто один из тех 26 999 999 человек, которые столкнулись с вакцинным вирусом будучи непривитыми и не получили ВАПП. С вами произошла так называемая пассивная иммунизация.
Почему надо делать ОПВ?
«Но почему надо делать ОПВ? Россия, ведь, страна свободная от полиомиелита!»
Давайте посмотрим хронологию:
- С 1961 года эпидемия полиомиелита в нашей стране прекратилась, но только в июне 2002 года Россия и Европейский регион получили сертификаты как территории, свободные от полиомиелита.
- В 2010 году (спустя 8 лет после того, как наша страна была признана свободной от вируса) происходит вспышка полиомиелита в Таджикистане.
В России после этого было зафиксировано 14 случаев заражения диким вирусом полиомиелита.
Постановление Главного государственного санитарного врача РФ от 5 февраля 2018 г. № 12 «Об утверждении санитарно-эпидемиологических правил СП 3.1.3525-18 «Профилактика ветряной оспы и опоясывающего лишая»
Информация об издании СП 3.1.3525-18 «Профилактика ветряной оспы и опоясывающего лишая»
Настоящие санитарно-эпидемиологические правила (далее — Санитарные правила) устанавливают требования к санитарно-противоэпидемическим (профилактическим) мероприятиям, проводимым с целью предупреждения возникновения и распространения заболеваний ветряной оспой и опоясывающим лишаем.
Соблюдение Санитарных правил является обязательным для граждан, индивидуальных предпринимателей и юридических лиц.
Контроль за выполнением Санитарных правил проводится органами, уполномоченными осуществлять федеральный государственный санитарно-эпидемиологический надзор в соответствии с законодательством Российской Федерации.
С данным нормативно – правовым актом можно ознакомиться на «Официальном интернет — портале правовой информации» (www. pravo. gov. ru.), в информационно – поисковых системах «Гарант» (www. garant. ru.) и «Консультант Плюс».
Консультации от медкабинета.
Как привыкнуть к садику.
Мокрый сезон.
ОРВИ в вопросах и ответах.
Согласно Приказу Министерства здравоохранения РФ от 10 августа 2017 года № 514 Н
«О порядке прохождения несовершеннолетними медицинских осмотров, в том числе при поступлении в образовательные учреждения и в период обучения в них»
При поступлении в ДОУ и при поступлении в школу детям необходимо пройти осмотр следующих специалистов и сдать следующие анализы:
| 3 года | 1. Педиатр | — Общий анализ крови |
| 2. Невролог | — Общий анализ мочи | |
| 3. Детский хирург | ||
| 4. Детский стоматолог | ||
| 5. Офтальмолог | ||
| 6. Оториноларинголог | ||
| 7. Акушер-гинеколог*** | ||
| 8. Детский уролог-андролог*** |
| 7 -6 лет | 1. Педиатр | — Общий анализ крови |
| 2. Невролог | — Общий анализ мочи | |
| 3. Детский хирург | — Ультразвуковое исследование органов брюшной полости (комплексное) | |
| 4. Детский стомотолог | — Ультразвуковое исследование почек | |
| 5. Травматолог — ортопед | — Эхокардиография | |
| 6. Офтальмолог | — Электрокардиография | |
| 7. Оториноларинголог | ||
| 8. Психиатр детский | ||
| 9.Акушер — гинеколог | ||
| 10. Детский уролог — андролог |
Следите внимательно за объявлениями!!
Адреса и телефоны организаций :
Детская поликлиника № 39
Регистратура т. 241-27-47
Справочное т. 241-27-44
Вызов врача т. 241-27-33
С полным текстом приказа можно ознакомиться на сайте Министерства здравоохранения РФ.